RETINOPATIE E MACULOPATIE
Le Retinopatie sono patologie che colpiscono la Retina, il rivestimento interno del bulbo oculare, che rappresenta lo strato nobile del nostro occhio poiche' contiene le cellule implicate nella visone e tra i suoi strati si ramificano i vasi sanguigni che nutrono l'occhio. Quando una patologia colpisce la sua parte centrale, detta macula, il paziente avra' una MACULOPATIA, quando sono colpiti i vasi sanguigni o gli strati retinici esterni il paziente sara' affetto da RETINOPATIA. In alcuni quadri patologici si riscontrano entrambe le forme.
Tra queste patologie le forme piu' comuni sono la R. Ipertensiva, la R. Diabetica e la Maculopatia Senile.
RETINOPATIA IPERTENSIVA
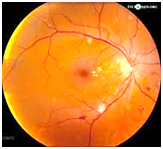
E' una malattia oculare che coinvolge le arterie e le vene della retina, il nervo ottico e la coroide (strato del bulbo oculare ricco di vasi sanguigni). E' causata da elevati valori o picchi di pressione arteriosa sistemica. E' asintomatica e solamente quando e' grave e subentrano delle complicanze provoca visione offuscata, perdita della visione, immagini distorte.
Chi ha una pressione del sangue al di sopra dei valori normali (80 mmHg per la minima e 120 mmHg per la massima) e non assume terapia, col passare del tempo va incontro di alterazioni dei vasi retinici, ossia:
1) riduzione della dimensione (calibro) delle arterie, che si restringono progressivamente;
2) dilatazione delle vene, che tendono ad assumere un decorso tortuoso;
3) formazione di incroci vene ed arterie in modo che l'una comprima l'altra fino a determinare un arresto del flusso sanguigno.
Questo tipo di evoluzione della malattia porta alla formazione di aree in cui manca l'apporto di ossigeno e di nutrienti (aree ischemiche della retina): all'esame del fondo oculare potrebbero essere presenti essudati duri, molli (anche a forma di batuffolo di cotone) e piccole emorragie (disposte nello strato delle fibre nervose).
Anche la coroide va incontro alla formazione di aree non irrorate, mentre il nervo ottico e' almeno nelle forme piu' avanzate della malattia e' si puo' sollevare a causa della presenza di un certo grado di èdema papillare.
Queste modificazioni sono lente e progressive, ma alla lunga possono compromettere la normale capacita' visiva.
Non esiste cura per la retinopatia ipertensiva, l'unico strumento che abbiamo per arrestarne il peggioramento e' mantenere la Pressione arteriosa sistemica entro i valori normali 120/80 mmhg
RETINOPATIA DIABETICA
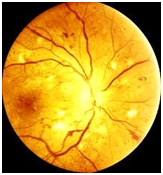
La retinopatia diabetica e' una affezione della retina che colpisce i pazienti affetti da diabete da piu' di 8 anni, soprattutto i soggetti che non hanno controllato bene la malattia. In Italia e nei paesi industrializzati rappresenta la principale causa di cecita' in soggetti di eta' superiore a 45 anni.
Questa retinopatia e' causata dall'iperglicemia che danneggia i vasi sanguigni rendendoli fragili, e questo provoca emorragie ed ischemie retiniche. Queste alterazioni interessano allo stesso modo i vasi sanguigni degli organi nobili (cuore, cervello,rene,fegato). Nelle fasi iniziali della malattia, cioe' quando ancora la retinopatia e' curabile, il paziente non nota disturbi e solo l'esame del fondo dell'occhio praticato da un oculista mettera' in evidenza le alterazioni dei vasi sanguigni retinici, che all'inizio si presentano come delle piccolissime emorragie della retina e degli essudati.
In seguito le emorragie possono diventare piu' importanti ed allora il soggetto nota delle "mosche volanti" e degli annebbiamenti. In genere, in assenza di cure, la vista diminuisce e se si formano emorragie della macula e del vitreo si avra' brusca perdita della vista e glaucoma neovascolare.
In queste fasi, dette "forma proliferante e oftalmopatia avanzata" non e' piu' possibile guarire dalla malattia, si puo' combatterla con trattamenti laser, iniezioni intravitreali e interventi di vitrectomia, ma il risultato visivo non sara' completo.
E' dunque indispensabile far eseguire l'esame del fondo oculare almeno una volta all'anno a tutti i soggetti diabetici ed a discrezione dell'Oculista, un esame OCT (esame non invasivo che consente di visualizzare i singoli strati della retina) che svela segni di maculopatia diabetica non visibili ad occhio nudo.
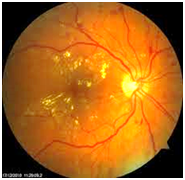
La vera cura e' la prevenzione!! Mantenendo il compenso glicemico e valori di emoglobina glicata (Hba1c) entro i valori di 6,6-7% si rallentano i processi patologici e si evita l'insorgenza della retinopatia che, una volta insorta, e' molto difficile da arginare. Circa l'80% dei soggetti affetti da diabete da oltre 10 anni presenta, o presentera', delle lesioni di retinopatia diabetica che in un terzo dei casi portera' ad una grave diminuzione della vista. Il 10% dei malati non presentera' mai delle lesioni oculari.
La frequenza e' molto maggiore nei soggetti nei quali il diabete non e' stato ben controllato.
Con "degenerazione maculare" si indica una malattia retinica che provoca un'alterazione,
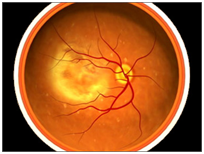 una riduzione della funzionalita' della zona centrale della retina (la ""macula"") fino a una possibile perdita della visione centrale.
una riduzione della funzionalita' della zona centrale della retina (la ""macula"") fino a una possibile perdita della visione centrale.E' causa di un'importante e irreversibile riduzione della funzionalita' visiva a livello del campo visivo centrale.
Il fenomeno correlato piu' comune e' il processo d'invecchiamento dell'occhio: la macula, contenente numerosi fotorecettori (in questo caso i coni), si altera sino a perdere le sue caratteristiche. Cio' e' dovuto alla morte delle cellule retiniche, che puo' essere lenta e progressiva oppure piu' rapida.
La degenerazione maculare legata all'eta' (AMD o DMLE) e' attualmente considerata la prima causa di cecita' nei Paesi di maggior benessere e la terza in assoluto.
Indicativamente il 5% della cecita' mondiale e' dovuto all'AMD, una percentuale che sale al 41% nei Paesi benestanti.
Si prevede che nel 2020 circa 196 milioni di persone saranno colpite da degenerazione maculare legata all'eta', una cifra che probabilmente e' destinata a crescere con quanto piu' aumentera' l'invecchiamento demografico mondiale (soprattutto nei Paesi di maggior benessere).
In Italia si calcola che siano affette da AMD circa un milione di persone (tra diagnosticate e non).
l'incidenza dell'AMD e' rara prima dei 55 anni, ma essa aumenta soprattutto dopo i 75 anni.
La forma piu' grave della malattia, detta 'umida', e' meno frequente ma a piu' rapida evoluzione.
I sintomi iniziali consistono in una distorsione delle immagini che interessa il centro del campo visivo (ossia dove si punta lo sguardo); difficolta' nella lettura e nello svolgimento di attivita' a distanza ravvicinata, in cui e' richiesta la visione dei piccoli dettagli; perdita della brillantezza dei colori. La degenerazione maculare comporta dunque una severa penalizzazione, ma e' bene sottolineare che essa (anche nei casi piu' gravi) non provoca la cecita' totale, in quanto la visione paracentrale e laterale viene conservata. Tuttavia, si tratta di una patologia fortemente invalidante, che puo' avere anche gravi ripercussioni sul piano psicologico.
EZIOLOGIA
l'eziologia dell'AMD non e' stata tuttora dimostrata, ma sono stati evidenziati numerosi fattori di rischio associati alla sua comparsa, quali: eta' superiore ai 50-55 anni, sesso maschile, fumo di sigaretta, abuso di alcol, diabete mellito, vita sedentaria, dieta povera di vitamine e acidi grassi (omega-3), ipertensione arteriosa, disturbi della coagulazione, esposizione prolungata e ripetuta a sorgenti di luce molto intense.Inoltre e' ormai acclarata la familiarita' come principale fattore di rischio nello sviluppo della malattia da parte di soggetti con parenti di primo grado che ne sono affetti (l'origine e' genetica). Numerosi sono i fattori genetici che sono stati associati a un incremento del rischio di sviluppare la maculopatia. Tra questi, soprattutto i geni CFH e ARMS2: in particolare, la variante del gene CFH (chiamata rs1061170), e' stata associata a un aumento di almeno cinque volte del rischio di ammalarsi di AMD. Tra l'altro e' possibile effettuare un test genetico mediante tampone orale per conoscere il rischio di ammalarsi di AMD, ma al momento in cui scriviamo la sua affidabilita' non e' ancora altissima (attorno al 75%).
Uno studio pubblicato a novembre del 2012 individua, inoltre, un meccanismo genetico che, provocando l'aumento di una proteina nella retina (IL17RC), promuoverebbe l'infiammazione della macula e l'attacco, da parte di cellule del proprio stesso sistema immunitario, delle sue cellule (che di conseguenza muoiono).
CLASSIFICAZIONE
Esistono due forme di degenerazione maculare legata all'eta' (detta anche degenerazione maculare senile), entrambe associate ad alterazioni del microcircolo capillare, tipiche dell'eta' avanzata: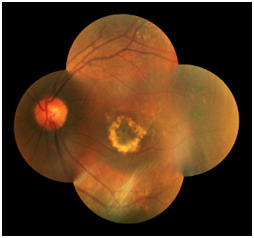 la forma secca (o atrofica) e quella umida (o essudativa); queste andrebbero considerate come due patologie distinte, poiche' le loro prognosi e terapie sono del tutto diverse.
La forma secca o atrofica (85-90% dei casi) e' caratterizzata da un assottigliamento progressivo della retina centrale, che risulta scarsamente nutrita dai capillari (poco efficienti) e, di conseguenza, si atrofizza (muoiono le cellule nervose fotosensibili), determinando la formazione di una cicatrice in sede maculare con un aspetto a "carta geografica" (aureolare).
la forma secca (o atrofica) e quella umida (o essudativa); queste andrebbero considerate come due patologie distinte, poiche' le loro prognosi e terapie sono del tutto diverse.
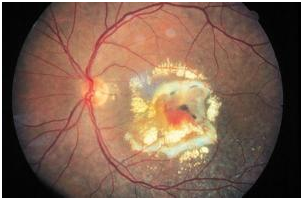
La forma secca o atrofica (85-90% dei casi) e' caratterizzata da un assottigliamento progressivo della retina centrale, che risulta scarsamente nutrita dai capillari (poco efficienti) e, di conseguenza, si atrofizza (muoiono le cellule nervose fotosensibili), determinando la formazione di una cicatrice in sede maculare con un aspetto a "carta geografica" (aureolare).La forma umida o essudativa (10-15% dei casi) quella piu' grave e a piu' rapida evoluzione, e' complicata dalla formazione di nuovi capillari con una parete molto fragile. Questi vasi sono permeabili al plasma (la parte liquida del sangue) e possono dare origine, quindi, a distacchi sierosi dell'epitelio pigmentato retinico e, nei casi piu' avanzati, si possono rompere facilmente, provocando un'emorragia retinica.
I ripetuti episodi emorragici e di riparazione tissutale sono responsabili della formazione di una cicatrice centrale piu' o meno esuberante.
Entrambe le forme di degenerazione maculare si accompagnano alla presenza a livello maculare di drusen, ossia di corpi colloidi: si tratta di depositi di forma irregolarmente rotondeggiante, situati sotto la retina. Di esse ne distinguiamo due tipi: Hard drusen (meno gravi) e Soft drusen (piu' nocive per la vista).
DIAGNOSI
Durante la visita specialistica l'oculista esamina la parte centrale della retina (esame del fondo oculare) con uno strumento detto oftalmoscopio e lenti che consentono, dopo aver dilatato le pupille, di osservare la retina centrale.Oftalmoscopicamente le drusen appaiono come piccoli depositi di colore giallastro.
In alcuni casi, per meglio inquadrare la situazione clinica, si eseguono degli esami diagnostici specifici, quali l'OCT (esame non invasivo che consente di visualizzare i singoli strati della retina) e, quando necessario, l'angiografia con fluoresceina e/o l'angiografia al verde di indocianina. Questi ultimi sono esami fotografici non radiologici che - attraverso l'iniezione in vena di un cosiddetto mezzo di contrasto - consentono di ottenere immagini dettagliate della circolazione sanguigna (nella retina e nella coroide). Tali indagini consentono allo specialista di fare la diagnosi e di studiare la malattia, oltre a essere una guida preziosa a un eventuale trattamento.
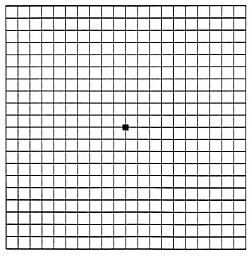
Un esame molto facile da eseguire ed utilissimo per monitorare nel tempo l'evoluzione della patologia e' il reticolo di Amsler (una griglia a quadretti con un punto centrale), che consente di riconoscere distorsioni o zone cieche centrali. Uno dei sintomi riferiti dai pazienti e', infatti, una distorsione delle linee rette (righe di un quaderno, linee formate dalle mattonelle del pavimento) in prossimita' del centro del campo visivo.
In questi casi e' importante sottoporsi a un controllo medico oculistico per una diagnosi precisa.
TERAPIA
A seconda che si tratti di una forma secca o umida la terapia e' differente.Le forme secche sono considerate generalmente incurabili; tuttavia e' possibile, in qualche misura, prevenirle
 (mediante un corretto stile di vita che va da esercizi fisici regolari a una dieta varia) o, una volta diagnosticata, rallentare la progressione della malattia. Ad esempio, si puo' ricorrere a integratori alimentari a base di sostanze antiossidanti specifiche, che possono aiutare a combattere la formazione dei radicali liberi e l'ischemia del tessuto retinico maculare (ossia la sua morte dovuta alla riduzione o all'arresto dell'apporto di sangue alla retina). Quelli principali sono la luteina, le vitamine A ed E, i sali minerali (quali lo zinco il rame ed il selenio) e antiossidanti vegetali (quali la zeaxantina e l'astaxantina). Questi integratori alimentari vanno assunti quotidianamente a stomaco pieno, preferibilmente al mattino. Inoltre, una serie di studi hanno dimostrato l'efficacia protettiva degli Omega-3 (contenuti in abbondanza nel pesce grasso, come il tonno, il salmone e il pesce azzurro).
(mediante un corretto stile di vita che va da esercizi fisici regolari a una dieta varia) o, una volta diagnosticata, rallentare la progressione della malattia. Ad esempio, si puo' ricorrere a integratori alimentari a base di sostanze antiossidanti specifiche, che possono aiutare a combattere la formazione dei radicali liberi e l'ischemia del tessuto retinico maculare (ossia la sua morte dovuta alla riduzione o all'arresto dell'apporto di sangue alla retina). Quelli principali sono la luteina, le vitamine A ed E, i sali minerali (quali lo zinco il rame ed il selenio) e antiossidanti vegetali (quali la zeaxantina e l'astaxantina). Questi integratori alimentari vanno assunti quotidianamente a stomaco pieno, preferibilmente al mattino. Inoltre, una serie di studi hanno dimostrato l'efficacia protettiva degli Omega-3 (contenuti in abbondanza nel pesce grasso, come il tonno, il salmone e il pesce azzurro).La forma umida (essudativa) puu' essere trattata con terapia fotodinamica, attuata mediante un tipo particolare di laser, previa iniezione endovenosa di una sostanza chiamata verteporfirina che, una volta attivata dalla luce laser, consente l'occlusione selettiva dei nuovi vasi (crea dei trombi che chiudono i capillari nocivi), senza danneggiare il tessuto retinico circostante. Tuttavia puu' essere effettuata con successo solamente nelle forme subfoveali, cio' sotto la fovea (la regione centrale avascolare della macula) e iuxtafoveali (a 200-500 micron dalla fovea). Spesso sono necessarie ripetute sedute nel tempo e, purtroppo, talvolta la malattia puo' ripresentarsi a distanza di mesi (recidiva).
l'altra possibilita' terapeutica nelle forme essudative e' rappresentata dalle iniezioni intravitreali di farmaci anti-VEGF.
Si tratta di sostanze che agiscono inibendo la proliferazione di nuovi vasi sanguigni della retina (antiangiogenici), che provocano la comparsa di membrane sottoretiniche e di sanguinamenti. Questi farmaci (bevacizumab*, ranibizumab**, pegaptanib sodico sono i nomi dei piu' diffusi principi attivi) permettono, quindi, di ottenere dei risultati nella cura delle degenerazioni maculari essudative con membrane neovascolari non cicatriziali (possono essere somministrate nel caso della forma umida, a piu' rapido decorso ma meno comune rispetto alla forma secca). La loro somministrazione deve essere effettuata in ambiente sterile, con tutte le norme igieniche tipiche di una sala operatoria. Nei casi migliori si puo' ottenere un forte rallentamento dell'evoluzione della malattia; tuttavia, perche' il trattamento possa essere efficace va ripetuto per alcuni mesi. Se, invece, il trattamento - somministrato il piu' delle volte ogni quattro-sei settimane - non da' benefici ovviamente deve essere sospeso.
TRATTO DA AGENZIA NAZIONALE PREVENZIONE DELLA CECITA'
