GLAUCOMA - L'IMPORTANZA DI UNA DIAGNOSI PRECOCE
COSA E' IL GLAUCOMA
Con il termine GLAUCOMA si identifica un gruppo di patologie oculari che si manifestano con la caratteristica triade: innalzamento della pressione intraoculare, fenomeni degenerativi a carico della testa del nervo ottico ed un progressivo deterioramento del campo visivo, sebbene esistano delle forme di neuropatia glaucomatosa senza evidenza clinica di ipertono oculare (glaucoma a pressione normale).Si tratta di una patologia cronica spesso asintomatica che viene scoperta per caso in corso di controlli di routine; da questo l'importanza di sottoporsi allo screening annuale quando si hanno fattori di rischio, ad es:
• Eta' superiore a 40 anni
• Presenza tra i familiari di I° e II° grado di persone affette da ipertensione oculare o glaucoma
• Terapia cronica locale o sistemica con cortisone
• Malattie infiammatorie dell'occhio (uveiti, corioretiniti)
• Miopia elevata
• Diabete
• Assunzione di farmaci anti-depressivi, anti-epilettici
• Malattie degenerative del S.N.C (M. di Alzheimer, M. di Parkinson, Corea) ed emicrania cronica
• Apnee notturne e S. di Pickwik
Il glaucoma cronico viene gestito prevalentemente con terapia medica in collirio allo scopo di ridurre la pressione oculare in maniera da proteggere la testa dal nervo ottico dal danno pressorio.
La gestione del glaucoma primitivo ad angolo aperto, la forma piu' comune, si avvale, in prima istanza, di terapia medica da assumere in collirio (che il paziente dovra' instillare scrupolosamente in base alle prescrizioni del medico oculista) e sostanze che proteggano il nervo dalla degenerazione da assumere per via orale.
Di recente e' stata introdotta una tecnica laser (SLT) che in alcuni casi selezionati puo' contribuire insieme alla terapia a ridurre la pressione oculare, per un periodo di tempo limitato.
I colliri andranno assunti a vita, poiche' il glaucoma e' una malattia cronica che non guarisce ma con cui bisogna convivere.
Ad ogni modo in tempi variabili da paziente a paziente, i colliri perdono efficacia e dovranno essere rinforzati e o sostituiti.
Il paziente affetto da glaucoma dovra' sottoporsi a controlli della pressione oculare con cadenza media trimestrale, nelle forme compensate, ma la scelta della tempistica sara' affidata allo specialista di riferimento.
Inoltre valori di pressione oculare nella norma non escludono danno al nervo ottico, pertanto il monitoraggio dalla patologia prevede l'esame del campo visivo (che studia la sensibilitaa' del nervo ottico) e l'analisi di spessore delle fibre nervose peripapillari con strumenti di diagnostica avanzata (GDX, HRT, OCT) che studiano il gradi di schiacciamento del nervo.
N.B. la gestione ottimale della patologia a prescindere dal tipo di glaucoma, risente soprattutto dalla collaborazione del paziente ad assumere la terapia con costanza ed a sottoporsi a controlli ed esami strumentali come da protocollo in cui sara' stato inserito del suo medico oculista
FREQUENZA ED IMPORTANZA
Secondo recenti stime in Italia sono circa 550.000 i pazienti accertati, un dato che sta crescendo di pari passo con una maggiore conoscenza del problema ai diversi livelli scientifici e sociali.In termini percentuali cio' significa il 2% della popolazione italiana sopra ai 40 anni, con maggiore prevalenza al nord (48%), seguito dalle isole (28%) e dal centro (24%).
La sua incidenza aumenta con l'eta' interessando piu' del 10% dei soggetti sopra i 70 anni; e' responsabile di circa 4500 nuovi casi/anno di cecita' ed attualmente si stima vi siano 200.
000 persone non vedenti per questa patologia nel nostro paese.
Si calcola che nei prossimi 20 anni vi sara' un aumento del 33% dei casi accertati con punte del 50% nelle regioni ove e' previsto un invecchiamento piu' significativo.
IMPORTANZA DELLA PREVENZIONE
Caratteristica fondamentale di questa patologia e' il fatto di essere praticamente asintomatica fino agli stadi tardivi e, sebbene il danno al nervo ottico sia prevenibile, una volta che questo si e' instaurato non vi e' possibilita' di recupero funzionale.E' evidente che in questo caso la prevenzione assume un valore fondamentale sia dal punto di vista dell'individuo affetto ma anche da un punto di vista socioeconomico, stante l'elevato costo di questa patologia.
Essendo una malattia familiare e' importantissimo il controllo dei familiari del paziente.
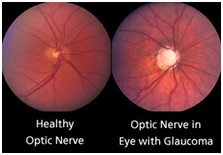
DUE TIPI DI GLAUCOMA
La classica distinzione in forme ad angolo aperto e ad angolo chiuso (entrambe primitive o secondarie ad altra patologia) ha una importanza fondamentale da un punto di vista terapeutico.Per comprendere la distinzione delle 2 forme e' importante ricordare la fisiologia dell'umore acqueo: questo viene prodotto dal corpo ciliare (in camera posteriore, dietro l'iride), passa in camera anteriore attraverso la pupilla, ed esce dall'occhio a livello dell'angolo della camera anteriore (formato dalla cornea e dal cristallino), ove esiste una struttura filtrante detta trabecolato.
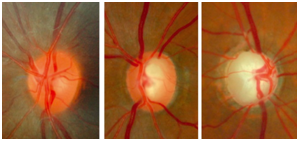
Nel glaucoma cronico ad angolo aperto, il trabecolato e' meno permeabile e si ha un progressivo aumento, asintomatico della tensione oculare; si calcola che occorrano alcuni anni prima che si evidenzi una escavazione della papilla ottica e un danno generalmente asintomatico del campo visivo: la acuita' visiva resta normale ed il paziente non puo' accorgersi della presenza della malattia.
l'oculista ne sospetta la presenza nel corso di una visita quando rileva una tensione oculare elevata o una escavazione della papilla ottica.
Il glaucoma ad angolo stretto e' un disturbo meno comune, di tipo acuto, che si manifesta improvvisamente.
Puo' colpire anche un solo occhio.
l'iride improvvisamente si addossa alla cornea, bloccando completamente i canali che consentono il deflusso dell'umore acqueo.
Questo non riesce a scaricarsi e la pressione dell'occhio aumenta fino a valori molto elevati.
I sintomi sono forte dolore nella regione dell'occhio, nausea, vomito, visione sfocata e aloni attorno alle luci.
Quando questi sintomi si presentano e' necessario rivolgersi immediatamente ad un oculista o ad un pronto soccorso con sezione oculistica, per evitare che l'occhio subisca un danno irreversibile.
Anche in questa forma il danno e' prevenibile: nella visita oculistica si valuta la possibilita' di chiusura dell'angolo e nel caso questa sia ritenuta probabile si procede con un trattamento farmacologico o parachirurgico (Laser).
LE CAUSE DEL PROBLEMA
La predisposizione familiare. Il problema tende cioe' a presentarsi nelle persone i cui familiari sono soggetti allo stesso disturbo.Se, per esempio, ne sono affetti i genitori il rischio che una persona corre e' doppio, se ne soffrono i fratelli il rischio si triplica.
l'eta'.
l'incidenza del glaucoma aumenta con il passare degli anni, forse a causa di un naturale invecchiamento della struttura dell'occhio.
Oltre i 60 anni il rischio di glaucoma e' doppio, oltre i 70 anni aumenta fino a cinque volte.
Difetti di rifrazione.
Problemi alla vista come miopia predispongono al glaucoma.
Disturbi vascolari.
Il diabete, la pressione troppo bassa, i disturbi cardiovascolari, il sangue troppo denso sono fattori che possono favorire l'insorgenza del glaucoma.
l'emicrania. e' stato notato che quasi la meta' delle persone che soffrono di glaucoma e' soggetta ad attacchi di emicrania.
Alterazioni della postura.
A volte la pressione interna dell'occhio puo' aumentare se si praticano esercizi ginnici non corretti, o eseguiti in modo errato.
Gli esperti hanno infatti notato che persone con una pressione oculare normale erano soggetti ad aumenti di questa pressione mentre eseguivano, particolari sforzi fisici.
l'IMPORTANZA DELLA PREVENZIONE
Individuare il glaucoma per tempo e' possibile anche se nella forma cronica i sintomi sono praticamente inesistenti e nella forma acuta si presentano all'improvviso.Per questo motivo e' indispensabile sottoporsi a visite oculistiche periodiche, almeno una volta ogni anno dopo aver compiuto quarant'anni.
Solo cosi' e' possibile individuare i piccoli difetti dell'occhio che possono far sospettare un inizio di glaucoma.
LA DIAGNOSI
La diagnosi precoce si puo' attuare con una serie di esami, che si possono effettuare solo presso un ambulatorio oftalmico ospedaliero o uno studio specialistico. Ecco quali sono.La tonometria e' una metodica, che sfruttando opportune apparecchiature, consente di valutare la pressione presente all'interno dell'occhio.
La pressione intraoculare ideale di una persona e' di circa 16 millimetri di mercurio (mmHg).
Si considera alta una pressione superiore a 21 mmHg.
Se una persona ha una pressione pari a 23 mmHg corre un rischio dieci volte maggiore di soffrire di glaucoma.
Se la pressione tocca i 32 mmHg, il rischio e' addirittura maggiore di 40 volte.
Questo esame utilizza uno strumento chiamato oftalmoscopio per esaminare le strutture interne dell'occhio, in particolare il fondo oculare, parte posteriore della superficie interna dell'occhio.
Tramite questo esame e' possibile valutare la papilla ottica, una particolare struttura anatomica che rappresenta la testa del nervo ottico, ovvero il punto di ingresso del nervo ottico nel bulbo oculare.
Un aumento della fisiologica escavazione della papilla ottica fa sospettare la presenza di un glaucoma e richiede ulteriori accertamenti.
A questo esame si e' aggiunto negli ultimi tempi lo studio della papilla e dello strato delle fibre nervose che viene effettuato in pochi secondi da un apparecchio che scansiona, senza necessita' di dilatare la pupilla, l'area circostante la papilla ottica , valutando la eventuale perdita di fibre nervose e rapportando il risultato ad un database contenente gruppi omogenei di dati per razza, eta', sesso.
LA TONOMETRIA
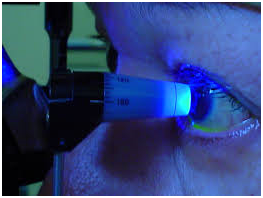
La misurazione della pressione oculare viene definita TONOMETRIA, precede di calcolare la pressione idrica presente all'interno del bulbo oculare in base alla resistenza che la cornea oppone all'essere compressa da uno strumento a contatto (Tonometria di Goldmann, Tonopen, Icare, Perkins) o non a contatto (tonometro a soffio).
Tal valore e' influenzato dallo spessore corneale (pachimetria) in quanto una cornea sottile si lascia comprimere con piu' facilita' di una spessa e questo puo' falsare il calcolo della pressione oculare.
Il valore della tonometria varia tantissime volte nel corso della giornata, e' sensibile all'introduzione di acqua, al ciclo ormonale e al ciclo sonno-veglia.
E' possibile valutare quanto si modifica con la misurazione ripetuta nel corso delle 24h (curva circadiana che si effettua in regime di ricovero ospedaliero), o in seguito a carico idrico (che si effettua in un comune ambulatorio oculistico semplice).
La tecnica prevede una Tonometria iniziale, a seguire si fa bere al paziente 500ml di acqua, e si ripete la tonometria per 3 volte ogni 15 minuti.
La curva e' definita positiva se la pressione oculare (PIO) si eleva di >6 mmhg rispetto al valore basale e cio' significa che al paziente va rinforzata la terapia in collirio o, qualora non fosse ancora in terapia, bisognerebbe prescriverla.
NB. La curva tonometrica va effettuata dopo aver instillato la terapia regolarmente
IL CAMPO VISIVO
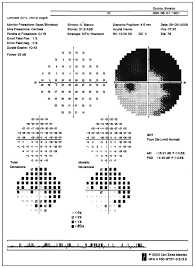
Questo esame, chiamato anche perimetria, ha la capacita' di identificare e valutare i difetti del campo visivo causati dal danno subito dalle fibre nervose dovuto all'aumento della pressione intraoculare.
Il danno e' evidente solo dopo che circa il 30 per cento delle fibre del nervo ottico sono state colpite.
Oggi si stanno mettendo a punto sistemi di valutazione del campo visivo in grado di individuare anche danni piu' precoci subiti dal nervo ottico, quindi di intervenire prima.
IL GDX/HRT
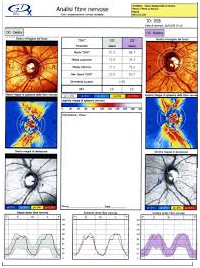
E' una metodica di esame non invasiva che consente di misurare lo spessore delle fibre del nervo ottico intorno alla papilla (RNFL) e del rapporto tra dimensione della papilla ottica e sua escavazione, quindi di quantificare e seguire nel tempo il grado di sofferenza anatomica del nervo stesso.
LA PACHIMETRIA CORNEALE
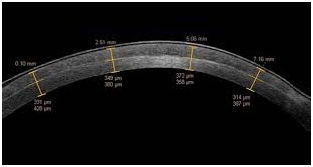
La pachimetria e' la misurazione dello spessore corneale con metodica a contatto o non a contatto (pentacam, OCT, sirius).
Valori normali sono compresi tra 500-520 Ω, tale spessore puo' modificarsi in corso di patologie corneali (cheratocono, ectasie corneali, distrofia endoteliale di Fuchs), post chirurgia oculare (chirurgia refrattiva, chirurgia della cataratta con eccesso di US), ed a seguito di traumi.
Esiste un algoritmo che correla la pachimetria alla misurazione della pressione intraoculare.
l'OCT
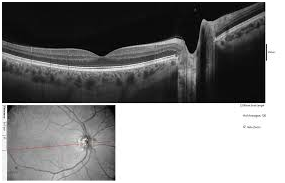
La Tomografia a coerenza Ottica (OCT) e' una metodica non a contatto che consente di ottenere delle immagini bi e tridimensionali della testa del nervo ottico e della retina maculare, strutture intaccate dal glaucoma, il loro studio consente un attento monitoraggio della terapia e della progressione del glaucoma.
Il Trattamento
Per affrontare il glaucoma, e' possibile procedere in modi diversi a seconda del tipo di glaucoma (acuto o cronico) e del grado di serieta' del problema.Le cure farmacologiche
I medici, come primo tentativo, preferiscono proporre a chi soffre di glaucoma una cura, a base di colliri in grado di abbassare la pressione all'interno dell'occhio.I farmaci piu' usati sono i beta bloccanti sotto forma di collirio da instillare negli occhi una o piu' volte al giorno a seconda delle indicazioni dell'oculista.
Di ancora piu' recente introduzione sono i farmaci chiamati analoghi delle prostaglandine, ancora piu' efficaci e meglio tollerati.
Anche questi si trovano sotto forma di collirio da instillare negli occhi per tenere sotto controllo la pressione.
Altre molecole a disposizione per la cura dell'ipertensione oculare sono: alfa-litici, prostaglandine, inibitori dell'anidrasi carbonica, pilocarpina In alcune persone particolarmente sensibili, l'uso prolungato di questi farmaci puo' dare luogo a qualche leggero effetto collaterale.
In particolare, i colliri possono causare bruciore, arrossamento degli occhi, mal di testa, alterazione del battito cardiaco.
Inoltre e' bene ricordare che questi farmaci possono interagire, cioe' avere reazioni nocive per l'organismo con altri prodotti di tipo farmaceutico.
Quindi e' bene informare il proprio oculista di altre eventuali cure che si stanno seguendo.
Fondamentale e' la costanza.
E' necessario prendere confidenza con il collirio e imparare a somministrarselo senza aiuti esterni.
Il trattamento farmacologico non va inoltre cambiato di propria iniziativa, ma solo dopo aver chiesto il parere del medico curante.
Problema comune a tutti i farmaci e' la scarsa compliance del paziente: si calcola che il 34-45% dei pazienti non effettui la terapia correttamente, specie quando deve somministrare piu' colliri piu' volte al giorno.
l'intervento chirurgico
Gli interventi chirurgici vengono scelti quando la cura farmacologica non e' efficace per ridurre la pressione all'interno dell'occhio.Ecco le tecniche che vengono impiegate.
Il laser
Questo intervento si effettua impiegando la luce di un laser particolare, l'argon laser, che ha buona possibilita' di riuscita sia nel glaucoma cronico ad angolo aperto che nel glaucoma acuto ad angolo stretto.l'intervento dura pochi minuti e puo' essere eseguito in regime ambulatoriale, cio' senza bisogno di ricovero ospedaliero.
Inoltre non e' necessario che la persona si sottoponga ad anestesia.
Il laser e' in grado di allargare i canali da cui defluisce l'umore acqueo, ristabilendo cose' la pressione all'interno dell'occhio.
l'efficacia del trattamento e' generalmente limitata nel tempo Nel caso di glaucoma acuto, il laser viene impiegato per creare un foro all'interno dell'iride (iridotomia), creando quindi una via alternativa di deflussodell'umor acqueo.
Dopo l'intervento con il laser, e' possibile riprendere le normali attivita' quotidiane, con l'accortezza pero' di applicare per tre o quattro giorni un collirio che ha lo scopo di evitare un aumento della pressione interna dell'occhio, che si puo' verificare dopo l'operazione.
La chirurgia tradizionale
La chirurgia classica viene scelta quando si ritiene che l'intervento meno invasivo, con il laser, non sia sufficiente per risolvere in modo soddisfacente un tipo di glaucoma, soprattutto quello cronico con angolo aperto.Questo tipo di disturbo, infatti, ha la tendenza a ripresentarsi.
Oppure si sceglie questa operazione quando gli occhi hanno subito un danno abbastanza grave e non ci si puo' esporre al rischio di un ulteriore peggioramento.
Per intervento chirurgico e' necessario sottoporsi a un'anestesia locale oppure a una narcosi, cioe' a una sedazione leggera ma generale.
Con gli strumenti chirurgici si crea un canale attraverso il quale l'umore acqueo possa defluire, evitando quindi l'aumento della pressione.
Nella maggioranza dei casi con questo intervento si ottiene una netta diminuzione della pressione interna dell'occhio ed e' quindi possibile sospendere la cura con i farmaci.
Dopo l'intervento chirurgico e' bene seguire delle norme comportamentali ed igieniche che impediscono qualsiasi tipo di insulto all'occhio.
Tratto dal sito SOI
